vol.019 神戸大学院脳神経内科関口兼司「直接か遠隔か」ではない-地域医療と専門医教育のために

取材日 2021年8月21日 /取材 兵庫県広報専門員 清水奈緒美
医療現場の“オンライン化”“遠隔化”。オンライン診療や遠隔手術などは、「患者と医者」の「距離の壁」を取っ払う利点がありますが、では、「異なる病院と病院での現状は」というと、オンライン診療には、患者情報の持ち出しを伴うために、厚い「個人情報の壁」が立ちはだかり、容易には行えないという現状があるのだそうです。
あまり知られていませんが、病院どうしでのメールでの情報のやり取りはないんです
昨年、神戸大学大学院医学研究科脳神経内科の関口さんが、専門知見を要する脳神経内科診療のリモート化と専門医育成のため、オンライン診療を行えるシステムを作りました。
その仕組みがこちらです。
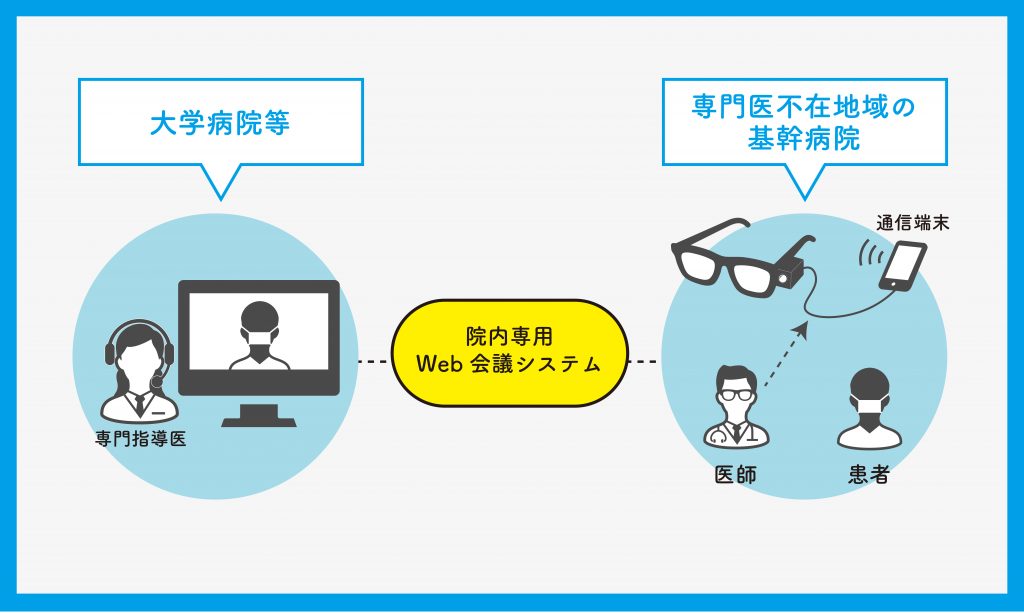
関口さんは、神戸大学病院ですでに導入されている院内専用のWeb会議システム(院内サーバーを使用して電子カルテを共有できる)を、院外施設の特定端末でも使用できるようネットワークを整備。さらに関口さんは、患者さんと相対する現場医師目線の映像を、遠隔の受信者が見られるよう、軽量の眼鏡型カメラの製作を行いました。すでに県立丹波医療センターと神戸大学院医局間で活用されているそうです。
清水 遠隔手術をテレビとかで見るので、病院のオンライン化っていろいろな場面で進んでいるのかと思っていましたけど、病院と病院がオンラインでつながっていないのは初めて知りました。
関口 院内は一般のインターネットとは隔絶したネットワークシステムを使っているので、情報は外には漏れないようになっているんです。安全性を高く保つために、外部との連絡はなかなかハードルが多い。「他の病院とやりとりする」ってなると、あまり知られていないんですが、今どき、FAXと手紙、電話が基本で、メールでのやり取りはないんです。
清水 へぇ、そうなんですか。
関口 患者さんになると分かると思うんですが、ある病院でいろんな検査した後、「他の病院でも診てもらおう」と医療機関を移ると、新しい病院でまたいちから検査することがあります。前の病院の情報は「欲しい」と言えばもらえますが、CD-Rに焼いてもらったものを患者さんが持っていくんです。きっと一般の感覚からすると、ちょっとびっくりされますよね。そういった現状があるなかで、今回の「病院と病院をオンラインでつなぐ」という一足飛びの仕組みは、ハードルが高かった。実際にやり初めて、「考えが甘かったな」と思いました。
清水 なるほど、なかなか壁は厚いと。
関口 ただ、今回、弁護士さんに、情報連携していくのに超えないといけない個人情報に関する課題を法的側面から指導いただいたのもあって、「“一般に普及できる仕組み”とまではいかなくとも、個人でできる、あるいは許容できるのはこのあたりだろう」ということで、院を超えたオンライン診療のシステム作りを進めることができました。
医療情報を共有するネットワークは世に存在するも・・・
ITを用いて診療データを病院間で共有しようという動きは、2010年以前から全国各地で始まっているそうです。地域内の複数の医療機関間で「“地域医療情報連携ネットワーク”を形成する」というもので、現在、同ネットワークの数は全国で約270(総務省「医療・介護・健康分野の情報化推進」)。兵庫県内には、阪神、北播磨、淡路に同ネットワークが存在しています(厚生労働省「地域医療情報連携ネットワークの現状について」)。国も構築支援策を講じているのですが・・・。
清水 地域医療情報連携ネットワークが全国にあるのに、実際に病院間のネットインフラが浸透していかないのは、なぜなんですか。
関口 「誰がそれをしたいのか」というモチベーションが不在だからなんだと思います。患者さんは適切な医療を受けられることが一番ですし、医療現場は連携するメリットがない。情報インフラの整備って、すごいコストがかかるんですけど、コストを支払ってもペイできない。「負担軽減したいのは誰か」「教育したいのは誰か」が分からないので、進んでいきませんでした。
清水 そういう理由だったんですね。
関口 それでも私は「すすめていくべきだ」と思いましたし、Web会議システム=ZOOMがあっという間に広まっていったように、「役に立つものであれば進んでいくかな」と。安くていいシステムで、それでいて、「先々」ではなく「今」、役に立つものをと思って進めていきました。
映像を送る眼鏡型カメラは・・なんと、関口さんが組み立てる!

清水 まさかだったんですが、ウェアラブルの眼鏡型カメラは、製作からされたんですね。てっきり既存の機材があるのかと思ってました。
関口 もちろん既存のものを探して、ひとついい小型カメラがあったので購入してみたんですが、神大病院のWeb会議システムとうまく通信できなくて・・・。結局「Raspberry Pi」という小さいコンピューターがあるんですけど、これは、いかようにでも細工できるので、これを通信端末として使い、Web会議システムにつなげられるようにしました。
清水 私も小型のアクションカメラを使っていますが、カメラ自体、小さくなってきていますよね。
関口 それでも、眼鏡につけるのは無理でしたね。16gのカメラでも、装着していると眼鏡が傾いてくるので、「カメラ屋さん、いいの作ってくれないかな」って思っています。
患者にとっては、“スピーディな診断”
医者にとっては、“移動にかかる労力の軽減”に
関口さんが作ったカメラとシステムを使って、昨年から県立丹波医療センターの脳神経内科の診療を、約80km離れた神戸大学院医局で診ることができるようになっています。
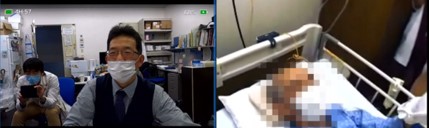
丹波医療センターの医師が眼鏡型カメラを装着し、遠隔でその映像と音声を関口さんが見る。脳神経内科の専門医である関口さんから、適宜、現場の医師に助言できるという仕組みです。
清水 丹波医療センターで始めたのは、どうしてですか。
関口 以前から、通っていたんです。丹波医療センターで週1回、脳神経内科の診療日があるので、「私が行っていた」という理由と、「地域医療の拠点病院として医師教育に力を入れている」という理由があってです。
清水 脳神経内科の症状は、どういうものが多いんでしょうか。
関口 「パーキンソン病」とか「てんかん」が多いです。てんかんは、今の高齢化社会で増えてきています。患者さんは気を失ってけいれんして病院へ来られるんですが、現場ではよく、内科の先生方が初めに診られることがあって、医学的所見とか薬の使い方とか、脳波の見方とかはやはり専門的なところなので、そのあたりの助言を遠隔でもできるようになっています。
清水 これまでは行かないとできなかったことが、行かなくてもできるようになったと。
関口 そうですね、移動の時間で2時間ほどみないといけないので。以前は、丹波から神戸に帰ってからカンファレンスすると夜遅くなって、家に帰るのがめんどくさくなっちゃって・・・ということもありました。全部を遠隔にしているということでもなく、午前は丹波で診療して午後、大学病院へ戻るということもあります。ただ、そうすると、患者さんの検査結果が出ていないことがあるんです。患者さんは、午前中診察して午後から検査なので。そういう時に、結果が出た夕方から遠隔でつないで、結果を診断したり、その翌日に再度診たりということもあります。
清水 双方に良い点、あるんですね。
関口 私が早く帰れて(笑)、患者さんは次の診察まで1週間とか待たなくていいということですね。今は4~5人の患者さんを対象に、このシステムを稼働できています。
清水 患者さんの「個人情報」の問題とか、その辺はどうだったんですか。
関口 院での運用許可は、当時の院長先生も「カメラにつながっている通信端末は、電子カルテの延長ですから」と承認してくださって、あと、一番課題の「情報を持ち出す際の患者の同意」については、今、「オプトイン」といって、本人がOKした場合にだけ共有できるので、OKされた方だけ遠隔で診ているという状況です。
ただ、私自身は「遠隔診療がいい」とはちっとも思っていないんですけどね
関口 遠隔システムの利点はあるんですが、実は私は「遠隔で患者さんを診ることがいい」とはちっとも思ってなくて。
清水 えっ。
関口 我々、脳神経内科医は、患者さんの体を触っての診察や、訴えはなくとも所見から取れることから病態をみたりする診療科なんですね。今どき珍しいくらい身体診査を重要視する科で。なので、対面せずに診療するのは、我々の領域では褒められたことではないんです。
清水 そうなんですか。
関口 見極めの難しさがあって、内科、外科の先生では分からなくても、脳神経内科医が診たらすぐ分かる病気-例えば、パーキンソン病は、何年も診断されない、判明されないままお薬ももらわずに生活している人がいるんです。
清水 診断されないまま、ですか。
関口 動きが遅くなったり、歩きにくくなったりしてるけど、「年のせいだろう」と思われている方とかです。でも、私たちが拝見すると、「あ、あなたパーキンソン病ですね。このお薬飲んだら歩きやすくなりますよ」っていうことがよくあります。かといって、「専門医が診ればなんでもすぐ分かるのか」というと、そうとも言い切れないところがあって、医者との間に信頼関係がないと患者さんは、心を開かないんです。なので、「患者さんは基本的には主治医が診て、その医者に私たち専門家が助言をする」というのがいいのかもしれません。
清水 「特に専門分野の医療は」ということですね。
関口 県内の病院にいろいろ行かせてもらうので、地域の実情は幾分か知っていますが、やはり、現実問題として、都市から離れれば離れるほど、「病院まで行くほどの症状ではない」と我慢していて長年診断がなされず、年をとってから病気が診断されるという方がいるので、そこは「なんとかせなあかん」とは思っていました。
大きなねらいは、専門医の育成
“若い医師がいつでも専門医の指導を仰げるように”
清水 遠隔化を進めようと思われたきっかけは、何だったんですか。
関口 私、大学院で医学生たちの臨床教育を担当しているんですが、コロナ禍で学生も病棟での臨床実習ができなくなりました。「ZOOMっていうのが、世の中にあるらしい」ということで、まずZOOMを使っての遠隔授業を立ち上げました。私、そういうの(IT関係)が好きなこともありまして。
清水 そうだったんですね。
関口 今、院内で使われている専用のWeb会議システムも、ある先生が作られたんですが、それでカンファレンスをするようになったおかげで、いろいろなことができるようになりました。一方で、我々脳神経内科医は、まれな病気や、診断が難しい患者さんの診療相談を受けたりするために、非常勤医師としていろいろな病院へ派遣されていくことが多いんですが、「コロナで行けない」といったこともありました。ただ、遠隔の診療には、個人情報保護の兼ね合いからZOOMは使えない。「すでに、ひとつシステムがあるのだから、それを院内だけでしか使わないのはもったいない」と思ったのが、試みのきっかけです。
清水 このシステムを作ってみて、よかったですか。
関口 患者さんも私も助かる部分があるのはもちろんなんですが、「若い先生が聞きたい時に聞ける」っていうのが一番いいですよね。医者は国家資格を取ったすぐ後はまだ未熟な面があって、卒後5年間くらいは、いろんな領域の専門指導医に指導してもらうんです。心臓の指導医、消化管の指導医・・・それぞれの指導医に「こんなデータですけど、どうなんでしょうね」って相談して、その結果を患者さんに持っていくんですが、脳神経内科医の指導医がなかなかいないので、若い先生にとってこのシステムは“大喜び”だと思います。
清水 “大喜び”なんですね(笑)。
関口 もうひとつの活用の仕方として、「教授回診」でこのカメラを使う方法が好評です。多くの医師や学生がついて行くので、最前列の人は教授の手元が見られるけど、後ろの方が見えにくかったりするんですが、教授目線の映像を飛ばして、遠隔の部屋で医師たちが見る方法では、「見られてよかった」と反響がありました。
清水 なるほど、そういう使い方も。

遠隔での教授回診に参加する学生
関口 教授回診って、医師が連なって“まるで大名行列”って冷やかに見る見方もあるかもしれませんが、我々の領域だけは、その方法が未だに最重要なんです。「教授がどんな手つきで患者さんを触ったか」「どんな質問をしたのか」、間近で見て学ぶところがありまして。私もそういうのを学ぶために回診に付いていっていましたし、今も常に勉強の身ですが、師匠に教わって、次、弟子に教えて・・・。医師ってそうやって職人みたいに育てていくんです。あと、遠隔の回診では、映像を見ながら、同時に教員が解説することもできるので、そこもよかったようです。だた、「映像の画質が悪かった」と技術的なことも言われましたが。
清水 あぁ~。「映像がぶれて酔う」とかも言われそうです。
関口 みなさんが思っているより、医師の技術、知識の向上のための仕組みは完璧ではないところがあります。どこに行っても、どの領域でも、専門の教育が受けられるようになると、一人前になった頃の彼らの医師としての技量があがっていって、ひいては患者さんのためになると思っています。ま、医局長の立場で私としては「脳神経内科医を少しでも増やす」というのが目標ですが。
清水 増やしていこうとしないと増えないものなんですか。医学生にとって、脳神経内科医になるとうのは、どういう選択なのか私には分かららないんですが、人気はないんですか。
関口 昔は、オタク扱いされてましたけど(笑)、最近はメジャー化しましたかね。やっぱり「脳って難しい」と尻込みされますので。
清水 関口さんは、どうして脳神経内科医に。
関口 どうしてでしょうね。脳って神秘的ですし、神経系に興味があって、「外科医ではなく内科医になりたかった」というくらいで、特にないですよ、ドラマチックなエピソードは(笑)。医者になろうと思ったのも、「人の役に立つ方がいいな」くらいで、勉強もそんなに得意ではなかったですが、生物は好きで。勉強していったら、「わ!医者は理系か!」って。
清水 ご出身はどちらですか。
関口 愛知です。ひょんなご縁から、今ここにいますけど、まぁ、人生って、そういうものちゃいますか。私はたまたま、師と仰いだ先生が楽しそうに講義されているのを見て「おもしろそうだ」と思って始めて、20何年脳を研究していますが、「常に新しい発見があるのが脳」で、帰るのがどれだけ遅くなっても辛くはないですね。ま、どの専門の医者も同じこと言ってると思いますけど(笑)。
いち臨床医から見た“コロナ禍”-
非コロナ患者の医療がおざなりになっていなかったか
清水 一医師として、コロナ禍をどう見ていらっしゃいますか。
関口 医療現場とそれ以外とでは、だいぶちがうと思います。医療現場以外では、必要なものと、そうではないものが目に見えて分かるようになってしまった。そういう時代の変化が起きたのではないでしょうか。じゃあ「必要じゃないものが、何に対して必要じゃないのか」っていうのを見極める必要があって、“必要じゃない”とされたものの方が大事だったりする場合もあるのではと思います。

清水 生活に直結しないからといって不要ということでもないでしょうし、すぐ必要でないから不要ということではないですよね。
関口 医療現場に関してですと、コロナ患者さんは神戸では、当初、中央市民病院が中心になって受け入れて、それ以外の患者さんの手術や入院は大学病院でとずっと対応していたわけですが、世間が「非コロナの患者さんをおざなりにし過ぎていたんじゃないか」と心配でしたね。だって、コロナが発生する前から大学病院の病床はいつも埋まっていたわけなので。
清水 そういう状態があったのですね。
関口 行政の方針によって、医療は影響されるものなので、「このやり方が正しかったか」、これから検証されると思いますが。それから、コロナ禍で、いくつかの病気がある時期、ぐんと減りました。インフルエンザもものすごく減って、世界的にも脳卒中も少し減ったようです。あと、ギラン・バレー症候群といって、感染症を起こした後、手足がまひする病気があるんですが、一切、来なくなりました、そもそもの感染症が少なかったので。最近、世の緩みというか、感染症が増え出して、ギラン・バレーの患者さんが来られるようになって、他の病院の先生に聞いても「うちにも来られ始めたよ」って。
清水 今の感染症対策をずっと続ければ、本当はいいんでしょうけどね。
関口 こういう新型ウイルスのアウトブレイクは、「いつか起こるだろう」と言っていた人もいますし、感染症の専門家のなかには「事態は4年は続くよ」ってはじめから言っていた人もいました。世の中にいろんな変化が起こりましたが、いろんなことをまじめに考えるきっかけになったんじゃないかとみています。
◆
「ITを“現場に取って替わるため”に活用する」という図式を想定して、関口さんにお会いしましたが、実際はそう単純なものではなく、「ITを“現場と同様に見て感じるため”に活用する」という図式。なるほどなぁ。不思議な感覚を覚えました。
もっと不思議だったのが、一医師の関口さん自ら、システム整備などをされていたこと。進歩めざましい医療といえど、環境整備は天から与えられるものではない現状に驚きつつ、例えば、災害時要援護者リストの作成など、「生命に関わる重大な事項だけれども、重大な個人情報だからゆえに阻まれている事案」は、多くあるのだろうとふと思います。むしろ、コロナ禍で早急に進んだことの大部分は、きっとそれまでにも可能だったことで、「コロナ禍でさえ、なかなか進んでいかないこと」にこそ、社会の構造的な課題が潜んでいるということなのでしょうか。
「ウェアラブルカメラ・医療情報端末共有による遠隔地での専門医教育・専門診療システムの開発」HP
https://www.wearable-kobemed.com/本取り組みには、「ポストコロナ社会の具体化に向けた補助事業(兵庫県)」が活用されています。

























